| 一、手術治療 |
| 目前肺癌手術不再以開胸為主,微創手術廣為使用,顧名思義是指傷口小的意思,也就是不再在皮膚表面切大傷口,改以內視鏡進入體內進行的手術,但它只是體表造成的傷口小而已,外科醫師在人體內做的事,如切除的組織範圍,並不比傳統手術少,故術後肺部復健訓練不能少。微創手術帶給病患諸多的優點—包含了大幅減低手術在人體所造成的的創傷,減輕術後的疼痛,縮短住院天數,讓病患能夠早期下床活動,恢復正常生活,甚至回到工作崗位。 |
| 二、化學治療 |
|
小細胞肺癌的治療,常用的第一線藥物為含鉑類藥物(cisplatin、carboplatin)與滅必治(Etoposide),兩種藥物合併使用。
非小細胞肺癌的化學治療分為兩類,一種是第二或第三期的病人,於手術後,需要給予輔助性化學治療,以降低復發的機率,這時藥物的標準選項為順鉑 (Cisplatin)合併溫諾平(Vinorelbin),某部分第一期術後病人醫師會視術後癌症整體狀況給予口服化療藥物友復膠囊(UFUR)作為手術後輔助治療。另一種情況是無法手術的晚期病人。根據臨床上的研究顯示,接受化學治療的病人比沒有接受化學治療的病人活得久,而且生活品質也可維持於較好的情況。因此,在病人體力、營養允許的情況下,應鼓勵病人接受治療。 |
| 三、標靶藥物治療 |
是只有特定「標地基因」的治療,癌細胞主要是因「標地基因」發生基因突變而導致癌症產生。衛生福利部核可能使用的於「非小細胞肺癌」的標靶藥物有三類,上皮細胞生長因子接受體酪安酸酶抑制劑(EGFR-TKI)、抑制血管生成的標靶藥(anti-VEGF),間變性淋巴瘤激酶(ALK)抑制劑。
- EGFR-TKI有四種健保給付藥物(1)Gefitinib(Iressa,艾瑞莎);(2)Erlotinib(Tarceva,得舒緩);(3)Afatinib(Giotrif,妥復克);(4) Osimertinib (Tagrisso,泰格莎)。
- anti-VEGF只有Bevacizumab(Avastin,癌思停)。
- ALK抑制劑有五種健保給付藥物(1)Crizotinib(Xalkori,截剋瘤) ;(2)Alectinib(Alecensa,安立適) ;(3)Ceritinib(Zykadia,立克癌) ;(4) Brigatinib(AlunbrigR,癌能畢);(5) Lorlatinib(LorviquaR,瘤利剋)。
口服標靶治療可為病人帶來許多優點不論是生活品質、治療效果與方便性都比傳統化療相對提高。基因檢測流程如下:
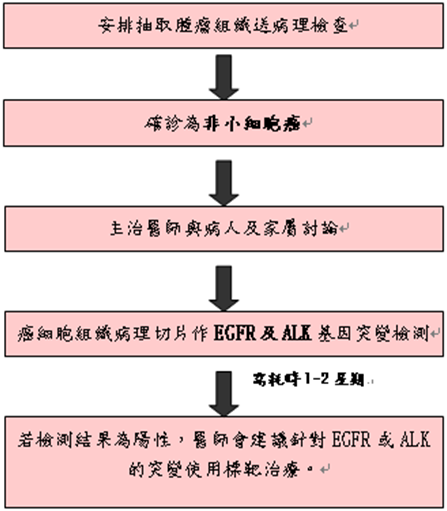 |
| 四、免疫治療 |
|
免疫系統對抗癌細胞時,細胞毒殺性T淋巴球(cytotoxic T cell)會被活化去攻擊癌細胞,避免癌症發生;但是當細胞毒殺性T淋巴球的活化受到抑制,免疫機制就會失效,癌症因此產生。
免疫療法的機轉是喚醒T細胞受癌細胞壓制的免疫機制,打斷癌細胞上的PD-L1和免疫細胞的PD1不正常的結合,用自身免疫系統對癌細胞發動攻擊,副作用比外來化學毒性攻擊的傳統治療來得小。 |
| 五、放射線治療 |
| 第一次準備放射治療我們稱做「定位」,主要是把腫瘤的範圍以及附近正常組織在電腦上標示出來。當定位的步驟完成以後,您的醫師會在您的電腦斷層影像裡標示治療範圉,接著再找出適當的治療角度以避開正常的組織,確保腫瘤組織接受足夠的劑量,同時讓正常組織接受最少的放射線。放射治療的時間是星期一到星期五,每天在治療室中約十至十五分鐘,此時只有您一人在治療室內,務必放鬆心情、靜躺不動且平和呼吸。在治療期間,您每週會有一次的例行門診,主治醫師會於門診中與您詢問治療的副作用並給予適當的治療。
本院近年引進標靶真光刀〈又稱真光系統〉,劃時代的嶄新機器設計,整合眾多創新技術,搭配最新的全身立體定位放射治療技術(SBRT) ,將放射治療帶往新一代的里程碑。腫瘤在治療過程中會隨病患呼吸週期移動,例如肺癌,對臨床醫師而言,都是棘手的治療。標靶真光刀在治療中可即時偵測呼吸,位置對了才照射,對這類型病人可大幅降低副作用。為每個病患量身打造的治療計畫可提供更快!更精準!更安全的放射治療! |
| 六、精準醫療 |
| 隨著醫療科技進步,精準醫療或個人化醫療已成為癌症治療趨勢,為了找出真正有治療效益的病人,新興標靶治療或免疫療法都必須透過生物標記(biomarker)的檢測來尋找治療的標的,這些所謂的生物標記多為基因突變而特殊表現在癌細胞,倘若一個一個突變基因檢測,恐無法因應臨床治療。於是發展出次世代定序(Next Generation Sequencing,NGS)技術,一次可以檢測多個基因,提供醫師診療的有利工具,為病人選擇最有效的藥物與治療。
提醒您:網頁上提供的醫療資訊只是通則,病人病情的診斷與治療需親自就診,以主治醫師看診時的判斷為主。 |

